우리나라 장기이식 대기자 수와 장기이식 대기 중 사망한 환자는 계속해서 늘어나고 있다. 지난 7월, △사단법인 ‘생명잇기’ △질병관리본부 △한국장기조직기증원에서 발표한 자료에 따르면 국내 장기이식 대기 환자는 2010년 1만4천595명, 2014년 2만151명, 지난해 3만544명으로 8년 사이 2.09배 증가했다. 장기이식 대기 중 사망한 환자도 2010년 962명, 2014년 1천120명, 지난해 1천910명으로 8년 사이 1.98배 늘었다.
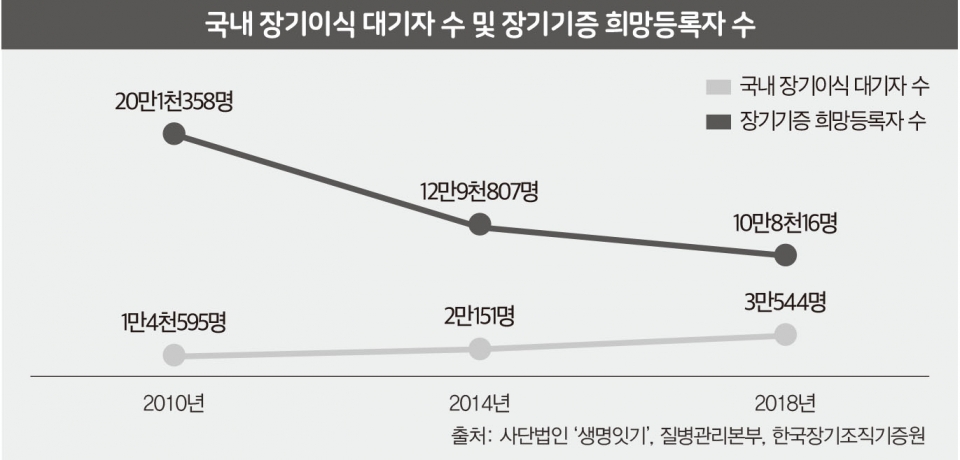
이는 뇌사 장기기증자 수와 장기기증 희망등록자의 감소 때문이다. 우리나라 연간 뇌사 장기기증자 수는 2016년 573명을 기록한 후 2017년 515명, 지난해 449명으로 2년 연속 감소하고 있다. 장기기증 희망등록자도 2010년 20만1천358명에서 2014년 12만9천807명, 지난해 10만8천16명으로 줄었다.
감소하는 장기기증자 및 장기기증 희망등록자 수와 달리 장기기증에 관한 국민의 인식 수준은 높은 편이다. 지난해 질병관리본부가 실시한 ‘2018 장기·조직기증 인식조사’에 따르면 장기기증에 대한 인지도는 97.5%로 높게 나타났다. 또한, 응답자의 66.5%가 장기와 인체조직 기증 의사가 있는 것으로 밝혀졌다.
이에 장기기증 활성화를 위한 논의가 이어지고 있다. △*순환정지 후 장기기증(Donation after Circulatory Death)(이하 DCD) 활성화 △자기 결정권 확대 △*옵트아웃제도(Opt-out) 도입이 장기기증 활성화 방안으로 거론된다.
DCD는 심폐 기능 소실 시점에 따라 네 범주로 나뉜다. 첫째는 병원 도착 시 이미 사망 상태일 때, 둘째는 심폐소생술을 진행했지만 회복되지 않을 때, 셋째는 뇌사는 아니지만 연명의료 중단 시 심장정지가 예측될 때, 넷째는 뇌사자에게 갑자기 심장정지가 발생했을 때다.
이중 셋째 범주에 대한 제도적 보완이 현실적인 DCD 활성화 방안으로 강조되고 있다. 첫째와 둘째 범주는 국내 병원의 대부분이 장기적출을 신속하게 실행할 수 있는 환경이 갖춰져 있지 않고, 장기적출을 하더라도 성과가 좋지 않다. 넷째 범주의 경우도 장기 적출이 가능하지만 뇌사자의 심장이 언제 정지할지 예측하기 어려워 사전에 의료진이 장기 적출을 준비하기 힘들다. 하지만 셋째 범주의 경우는 환자의 연명의료를 중단하기 전에 보호자에게 장기기증 동의만 얻는다면 의료진은 사전에 장기적출을 준비할 수 있다. 더욱이 지난해 2월 ‘호스피스·완화의료 및 임종과정에 있는 환자의 연명의료결정에 관한 법률(이하 연명의료결정법)’이 제정돼 연명의료 중단이 가능해지면서 연명의료 중단자의 장기기증 활성화를 기대할 수 있다,
하지만 현재 연명의료 중단자의 장기기증이 이뤄지기는 어려운 실정이다. 연명의료결정법에는 장기기증에 관한 내용이 없기 때문이다. 따라서 의료진은 연명의료 중단자 보호자에게 장기기증 희망 여부를 묻거나 연명의료 중단자 발생 여부를 장기기증 관련 기관에 전달할 의무가 없다. 이에 조원현<한국장기조직기증원> 원장은 “현재는 장기기증 관련 기관이 직접 병원에 연락해 연명치료 중단자의 보호자에게 장기기증 희망 여부 확인을 요청한다”며 “장기기증에 관한 의료진과 병원의 공감대가 형성되고, 의료진이 장기기증 여부를 의무적으로 묻고 연명치료 중단자에 대한 정보를 공유하는 등 연명치료 중단자가 장기기증자로 이어질 수 있는 법적 절차가 마련돼야 한다”고 전했다.
더불어 장기기증자의 자기 결정권 강화에 대한 논의도 진행되고 있다. 장기 등 이식에 관한 법률(이하 장기이식법)에 따르면 장기기증 희망자가 장기기증을 희망해도 가족 또는 유족 순위에 따른 선순위자 1인의 동의가 없으면 기증할 수 없다. 자기 결정권은 헌법에 의해 보장되는 권리기에 이를 보장해야 한다는 지적이 있다. 안규리<서울대 의학과> 교수는 “모든 성인은 본인이 사망 전 장기기증 여부에 대해 법적 구속력이 있는 결정을 할 수 있는 자기 결정권을 갖는다”며 “자기 결정권을 행사한 경우에 이를 존중해야 한다”고 전했다.
또한 장기이식법에 따르면 장기기증 희망등록을 하지 않은 장기기증자는 가족 또는 유족 순위에 따른 선순위자 1인의 동의가 있어야 기증할 수 있다. 하지만 안 교수는 “장기기증 희망 여부는 유가족의 동의를 받는 과정에서 많은 이들이 관여해 장기기증 동의 권한이 없는 유가족의 영향을 받기도 한다”며 “장기기증 희망자 가족의 선순위자 동의권의 법적 구속력이 확보돼야 한다”고 말했다.
옵트아웃제도 도입에 관한 논의도 있다. 우리나라는 사망 전에 별도의 장기기증 동의 의사가 없으면 사망 후에도 장기기증에 동의하지 않는 것으로 간주하는 옵트인제도를 시행하고 있다. 옵트아웃제도 도입에 대해 안 교수와 조 원장은 “옵트아웃제도 도입은 시기상조”라는 의견을 내비쳤다. 조 원장은 “옵트아웃제도 도입 전 모든 국민이 장기기증에 대해 이해하고 장기기증에 관한 의사를 표명할 기회가 있는 시스템이 우선돼야 한다”고 전했다.
이런 제도적 보완과 함께 생명 나눔에 관한 근본적 교육과 장기기증에 관한 인식 전환이 필요하다. 조 원장은 “우리나라는 신체 훼손에 대해 부정적인 유교 문화가 남아있고, 인터넷에 만연한 장기 매매와 같은 부정적 사례는 사람들에게 장기기증에 관한 나쁜 인식을 준다”고 전했다. 더불어 안 교수는 “장기기증에 관한 미디어 속 만연한 비전문적인 정보는 장기기증에 관한 심층적 이해로 이어지기 힘들다”며 “체계적이고 전문적인 교육을 통해 생명 나눔 문화가 퍼질 수 있다”고 덧붙였다.
9월 9일은 장기이식의 날이다. 뇌사한 장기기증자 한 명이 최대 9명의 생명을 살릴 수 있다는 의미가 담겼다. 나의 기증이 누군가에게는 새로운 시작이 될 수 있다. 장기기증에 대한 무조건적인 거부감보다 생명 나눔을 실천해보는 것은 어떨까.
*순환정지 후 장기기증: 심폐 기능이 완전히 소실되고 사망이 선언된 뒤 장기를 기증하는 방식이다.
*옵트아웃제도: 생전에 장기기증 거부 의사를 밝히지 않아도 이를 ‘잠정적 동의’로 추정해 장기적출이 가능하도록 하는 제도다.
도움: 안규리<서울대 의학과> 교수
조원현<한국장기조직기증원> 원장